Chẩn Đoán, Phân Loại, Nguyên Nhân Gây Ra Và Cách Điều Trị Rối Loạn Lo Âu (Anxiety Disorders - AD)
Lo âu được miêu tả như một cảm giác khó chịu của nỗi sợ hãi mơ hồ hay còn là lo sợ đi kèm với những tình trạng vật lý đặc trưng. Đây là một phản ứng bình thường đối với những mối de dọa nhận thức được của một người với tâm sinh lý bình thường. Lý do của phản xạ âu lo thường được gây ra bởi sự căng thẳng và liên quan đến sự hoạt hóa của hệ thống thần kinh góp phần vào cơ chế tự bảo vệ.
I. Chẩn đoán, phân loại và nguyên nhân lâm sàng gây ra Rối loạn lo âu
Ý nghĩa của trạng thái lo âu là cảnh báo để bản thân có những giải pháp thích hợp đối phó với những tình huống căng thẳng. Trạng thái lo âu liên quan đến sự rối loạn của hệ thống thần kinh tạo nên hai triệu chứng cơ bản về: tinh thần (Ví dụ: lo lắng, sợ hãi, khó tập trung…) và thể chất (Ví dụ: tăng nhịp tim, thở gấp, run rẩy…)

Phản ứng “Fight or Flight” – minh họa bởi Robin Hall. Từ thời cổ đại, tổ tiên của chúng ta đã phải đối mặt với rất nhiều hiểm nguy như côn trùng độc hay động vật dữ như hổ, báo, sư tử… Qua rất nhiều năm tiến hóa, “tính chất” đó vẫn còn nằm trong gen của chúng ta và điều đó giúp con người mạnh mẽ và dễ dàng vượt qua khó khăn hơn.
Có những căn bệnh nội khoa (như u tủy tuyến thượng thận, cường giáp…) và một số nhóm thuốc (thuốc giống giao cảm…) cũng có thể kích hoạt những hệ thống thần kinh theo cách tương tự, dẫn đến sự biểu hiện về cả thể chất lẫn tinh thần của trạng thái lo âu. Đối với những dạng này, một khi nguyên nhân sinh lý được loại bỏ thì tình trạng lo âu sẽ dịu đi.
Khi trạng thái lo âu không gây ra bởi yếu tố bên ngoài hoặc vượt trội hơn so với mối đe dọa thực tế hoặc kéo dài ngay cả khi mối de dọa không còn, trạng thái lo âu có thể ảnh hưởng xấu đến hoạt động thường ngày thì đó sẽ là chứng Rối loạn lo âu – Anxiety disorder (viết tắt: AD). Những người mắc AD (rối loạn lo âu) cho thấy sự lo âu quá mức so với hoàn cảnh thực tế (về cả cường độ và cả thời gian) hoặc rất đau buồn đến mức gây trở ngại cho các hoạt động hằng ngày.
Sinh lý bệnh AD có thể khác nhau dựa vào việc liệu nó là:
-
AD nguyên phát;
-
AD thứ phát (do thuốc, do bệnh nội khoa…);
-
Đáp ứng của stress cấp tính (mất đi người mình yêu quý, vấn đề hôn nhân/ tài chính…);
-
Là một triệu chứng liên quan đến rối loạn tâm thần (Psychiatric disoders).
Sự khác biệt này rất khó để định liệu, tuy nhiên lại rất quan trọng trong việc tối ưu hóa điều trị.
Hiện nay có hai guidelines chính trong việc phân loại AD nguyên phát (primary axiety disorders) là ICD (thuộc WHO) và DSM (thuộc APA – Hiệp hội tâm thần học Hoa Kỳ). Trong nội dung bài viết sẽ chia sẻ về cách phân loại của DSM (Diagnostic and Statistical Manual of Mental Disorders)
AD nguyên phát gồm 6 nhóm chính:
-
Generalized anxiety disorder (GAD) – Rối loạn lo âu toàn thể;
-
Panic disorder – Rối loạn hoảng sợ;
-
Phobic disorders (including social anxiety disorder) – Rối loạn ám ảnh sợ;
-
Obsessive–compulsive disorder (OCD) – Rối loạn ám ảnh cưỡng chế;
-
Posttraumatic – stress disorder (PTSD) – Rối loạn căng thẳng hậu chấn thương tâm lý;
-
Acute stress disorder – Rối loạn căng thẳng cấp tính.
Mỗi loại rối loạn liên quan đến trạng thái lo âu không lành mạnh nhưng đặc trưng và mức độ trầm trọng của các triệu chứng là khác nhau. Sự hiệu quả của liệu pháp dùng thuốc và không dùng thuốc cũng khác nhau giữa các kiểu rối loạn, điều này phần nào chỉ ra sự khác biệt về sinh lý học.
AD có thể xảy ra đơn độc, tuy nhiên lại thường là tình trạng kéo theo của những bệnh lý rối loạn tâm thần khác, ví dụ như rối loạn cảm xúc (rối loạn khí sắc) – Mood disorders (viết tắt: MD). Mặc dù AD và MD được phân nhóm riêng rẽ theo DSM, tuy nhiên nếu xem xét kỹ tiêu chí chẩn đoán của 2 bệnh có thể thấy được khá nhiều điểm chung bao gồm: mệt mỏi, giảm tập trung, cảm giác bồn chồn, khó ngủ và các triệu chứng thực thể khác. Sự khác biệt chủ yếu là MD có yếu tố cảm xúc rất nổi bật. Cả AD và MD đều liên quan đến sự suy giảm hệ thống não rìa (limbic system) – thứ có vai trò trong việc điều khiển cảm xúc, học hỏi và trí nhớ.
Việc chẩn đoán và phân loại AD được DSM cụ thể hóa bằng sơ đồ như sau:
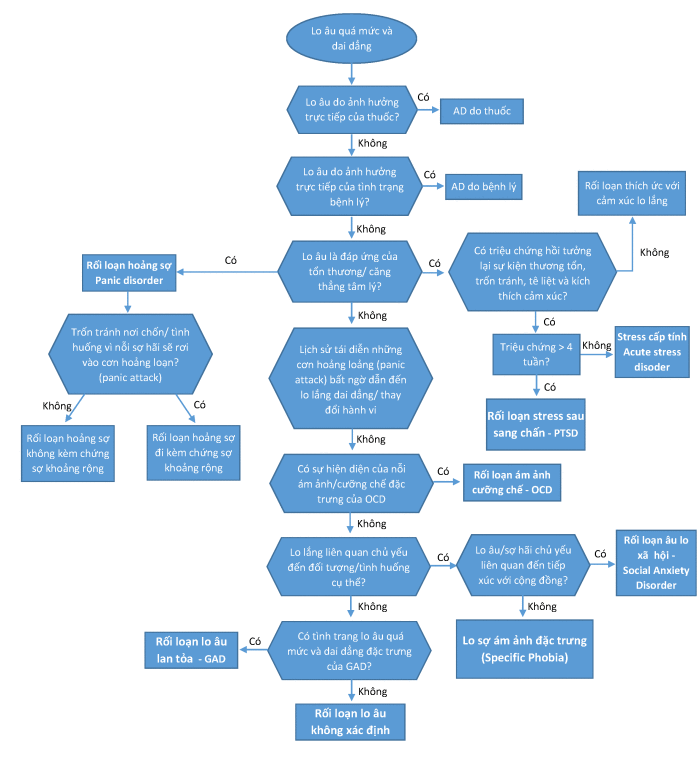
Sinh học thần kinh của hội chứng lo âu
Hệ thống não rìa bao gồm một tập hợp các cấu trúc quan trọng đối với hành vi, trong đó có 2 cấu trúc chủ chốt là hồi hải mã (Hippocampus) và hạch hạnh nhân (Amygdala). Mạch não hải mã cần thiết cho việc chuyển đổi ký ức ngắn hạn thành dài hạn cũng như cho ký ức không gian (spatial memory), trong khi mạch hạch nhân lại liên quan đến cảm xúc và biểu hiện cảm xúc. Một mạch thần kinh phát sinh từ đường ra của hạt nhân trung tâm của hạch nhân sẽ là trung gian dẫn đến đáp ứng sợ hãi và lo âu.
Yếu tố cơ sở chung của những chứng rối loạn lo âu khác nhau có thể là do mạch hạch nhân bị rối loạn điều hòa hoặc hoạt động quá mức. Nếu giả định rằng rối loạn điều hòa đối với đáp ứng stress chính là cơ sở của chứng rối loạn lo âu thì căn nguyên của nó sẽ liên quan mật thiết đến sự tương tác giữa những con đường thần kinh bên trong cấu trúc hệ nào rìa, hệ thống thần kinh giao cảm và trục hạ đồi – tuyến yên – thượng thận (trục HPA).
Rõ ràng là hội chứng rối loạn lo âu hay trầm cảm không chỉ là do bất thường hệ thống chất dẫn truyền thần kinh bởi vì những hệ thống này điều hòa và được điều hòa bởi mạch thần kinh. Nhiều hệ thống dãn truyền thần kinh tương tác với nhau để điều chỉnh tác động của hệ não rìa, bao gồm chất dẫn truyền thần kinh monoamine, epinephrine, norepinephrine (NE), hormone CRH, indoleamine, serotonine (5-HT), các acid amin ức chế & kích thích, γ -aminobutyric acid (GABA), glutamate, các peptit thần kinh, cholecystokinin, neuropeptit Y và chất P.
Trong trường hợp có mối đe dọa nghiêm trọng, một kích thích với nỗi sợ được truyền đi thông qua đồi thị đến hạch hạnh nhân, sau đó đến hồi hải mã và thân não. Quá trình này tạo nên những phản ứng ngoại biên như tăng nhịp tim, thể tích tống máu và giãn cách mạch tưới máu tại cơ. Điều này đi kèm với sự tăng tiết NE từ nhân lục (Locus ceruleous – LC), nơi tập trung nhiều nhất các thân tế bào NE trong não. Trung ương não tiết NE tạo nên tình trạng cảnh giác, kích thích và khả năng tập trung chú ý vào mối đe dọa… điều này dẫn đến đáp ứng căng thẳng/sợ hãi và tạo nên các triệu chứng lo sợ (tim nhanh, run rẩy, đổ mồ hôi). Sự đáp ứng của NE ở hồi hải mã dẫn đến tăng cường hình thành ký ức, trong khi ở hạch hạch nhân lại hình thành nên những sự ghét bỏ. Điều này thông thường cho phép chúng ta mã hóa những ký ức cảm xúc nặng nề, tuy nhiên khi hoạt hóa quá mức có thể gây nên trạng thái kích thích và cảnh giác cao độ.
Khi ở trong một mối đe dọa nhận thức được, CRH được phóng thích vào vùng dưới đồi, và kích hoạt thùy trước tuyến yên phóng thích hormone adrenocorticotropic (ACTH). Điều này kích thích giải phóng glucocorticoid steroids từ vỏ thượng thận. Mặc dù nồng độ glucocorticoid cao sẽ giúp cơ thể đáp ứng lại những tình huống căng thẳng bằng việc hỗ trợ hoạt hóa HPA và huy động năng lượng dữ trữ, tuy nhiên nồng độ glucocorticoid cao kéo dài lại có thể làm suy giảm tính mềm dẻo của thần kinh (neural plasticity) và thậm chí còn có thể làm chết tế bào thần kinh. Cả hệ thống giao cảm và đáp ứng của trục dưới đồi được điều hòa bởi mạch não rìa nơi kích thích hạch hạnh nhân, hồi hải mã và vỏ não trán ổ mắt (Orbital Prefrontal Cortex). CRH được biểu hiện ở hạch hạnh nhân, nhân lục và hồi hải mã. CRH sẽ gắn vào ít nhất 2 thụ thể đặc hiệu ở não, CR1 và CR2. Những thụ thể này điều hòa biểu hiện của nhiều chất dẫn truyền thần kinh, trong đó có NE, 5-HT, glutamate và dopamine. Khi loài gặm nhấm được truyền CRH vào nhân lục, chúng có những hành vi tương tự lo lắng.
Mặc dù sự ức chế chất dẫn truyền thần kinh 5-HT liên quan đến phản ứng căng thẳng nhưng vai trò của nó lại chưa hoàn toàn rõ ràng. Serotonin có vai trò nhất định trong các hoạt động sinh lý như ngủ, cảm giác thèm ăn, trí nhớ, sự bốc đồng, ham muốn tình dục và chức năng vận động, bên cạnh đó có vẻ như còn làm giảm những hành vi bạo lực. Vị trí của phần lớn các tế bào 5-HT trong não là ở nhân vách (raphe nuclei). Có một mối nội liên kết đáng lưu ý giữa nhân vách và nhân lục, chúng có xu hướng ước chế lẫn nhau. Trong những tình huống thông thường, những liên kết 5-HT từ hồi hải mã làm giảm hoạt động của hạch hạnh nhất dẫn đến làm giảm sự sợ hãi cũng như phản ứng lo âu.
Tuy nhiên, trong những điều kiện căng thẳng, nhân lục sẽ đẩy nhanh hoạt động, ức chế kích thích của nhân vách, và tăng tiết CRH – tất cả những phản ứng này làm tăng nhạy cảm hệ não rìa và hay kích thích hay nhạy cảm với các ký ức căng thẳng/ghét bỏ. Những yếu tố này sẽ đặt cơ thể vào trạng thái kích thích để đối phó với các mối đe dọa.
Cơ chế tiềm năng cho trạng thái lo lắng liên quan đến việc phản ứng quá mức của NE mạn tính cộng với sự giảm hoạt động của hệ thống 5-HT. Ví dụ, một đáp ứng với sự sợ hãi nhỏ có thể lien quan đến một nỗi sợ hãi không tương xứng hoặc đáp ứng lo âu. Điều này dẫn đến sự hoạt hóa mạn tính trục dưới đồi. Nồng độ corticosteroids tăng cao mạn tính sẽ góp phần dẫn đến tình trạng teo hồi hải mã và não. Mặc dù bệnh căn của chứng lo âu vẫn chỉ nằm trên lý thuyết, tuy nhiên những phương pháp điều trị bằng thuốc hiện thời như hoạt hóa hệ thống 5-HT, hay là ức chế các hệ thống khác như GABA, lại ủng hộ cho giả thuyết này.

II. Điều trị Rối loạn lo âu bằng cách sử dụng pharmacotherapy (dược trị liệu)
Lưu ý: Đây chỉ là tài liệu mang tính chất tham khảo, người bệnh TUYỆT ĐỐI không được tự ý uống thuốc khi chưa có chỉ định của bác sĩ. Thuốc điều trị tâm lý hoặc tâm thần cần có chu trình và sự giám sát vô cùng chặt chẽ mới mong đem lại kết quả tốt. Nếu không tuân thủ điều này, bệnh nhân có thể bị nặng hơn.
Ngày nay, phần lớn các chứng rối loạn lo âu được điều trị thành công với thuốc, các liệu pháp nhận thức và hành vi, hoặc kết hợp cả 2 liệu pháp trên. Tuy nhiên, ít hơn 1/3 những người mắc rối loạn lo âu vẫn đang tìm kiếm sự giúp đỡ và rất nhiều người chưa được chẩn đoán chính xác.
Phần nhiều các chăm sóc y tế cho chứng rối loạn lo âu được thực hiện ở những môi trường không chuyên biệt về bệnh tâm thần. Người bệnh không được giải thích rõ ràng về mặt y khoa về những triệu chứng thực thể mà họ có, dẫn đến bệnh diễn tiến xấu hơn. Một tỷ lệ lớn người bệnh mắc chứng lo âu không tin rằng việc dùng thuốc cho những vấn đề về cảm xúc có hiệu quả, những người khác lại không được điều trị do không nhận được chẩn đoán phù hợp.
Lo âu là một cảm giác rất quen thuộc, vì thế chúng ta thường có xu hướng coi thường những tác động của nó lên chất lượng cuộc sống của người bệnh. Nâng cao hiểu biết về sinh lý bệnh của chứng rối loạn lo âu trong cộng đồng sẽ giúp những người cần giúp đỡ nhận được liệu pháp điều trị thích hợp nhất.
Hai phương pháp điều trị chính cho chứng rối loạn lo âu là điều trị dược lý (sử dụng thuốc) và tâm lý trị liệu. Việc kết hợp cả hai phương pháp sẽ đem lại những lợi ích cộng hưởng. Đối với tình trạng lo âu ở mức độ nhẹ việc dùng thuốc hay không sẽ tùy vào bác sĩ. Tuy nhiên đối với những trường hợp mãn tính, nghiêm trọng và dẫn đến suy nhược sẽ cần được điều trị bằng thuốc chống lo âu (antianxiety drugs hay là anxiolytics). Rất nhiều thuốc chống lo âu có tác dụng an thần vì vậy trong lâm sàng cũng thường được dùng như thuốc gây ngủ (hypnotic agents).
Một số nhóm thuốc thường được sử dụng trong điều trị rối loạn lo âu gồm có 3 nhóm chính: Benzodiazepin, busiprone và thuốc chống trầm cảm (antidepressants)
Benzodiazepine (BZD)
Benzodiazepine có 4 tác dụng khác nhau bao gồm: chống lo âu, chống động kinh, giãn cơ, và an thần – gây ngủ. Biểu hiện tác dụng nào còn tùy thuộc vào liều dùng của BZD. Ở liều thấp, BZD có tác dụng chống lo âu. Ở mức liều cao hơn, BZD có tác dụng an thần – gây ngủ, giãn cơ…
Benzodiazepine đã từng được sử dụng rộng rãi với chỉ định chống lo âu, nhất là trong những case ngắn hạn. Tuy nhiên hiện nay nó không còn là lựa chọn tốn nhất cho chứng rối loạn lo âu. Những thuốc chống trầm cảm với cơ chế giảm lo âu, ví dụ như thuốc ức chế tái hấp thu serotonin (SSRI – Serotonin reuptake inhibitors), thường được chỉ định trong đa số các trường hợp.
Cơ chế tác dụng của BZD:
Trong cuộc sống, não bộ hoạt động ở hai trạng thái: kích thích hoặc ức chế. Khi chịu đựng quá nhiều kích thích, cơ thể sẽ có những biểu hiện như lo lắng, bồn chồn, cáu gắt, mất ngủ, và rối loạn vận động (co giật)… Vì vậy trạng thái ức chế là cần thiết để có được sự điều hòa và cân bằng. GABA là chất ức chế thần kinh chính của não bộ, có vai trò trong việc giảm hoạt động của các tế bào thần kinh cũng như ức chế sự dẫn truyền thần kinh. Nói một cách đơn giản, GABA đóng vai như một cái phanh xe, để sự kích thích không đi quá giới hạn của nó. Tác động ức chế của GABA xuất hiện khi GABA gắn kết với những thụ thể GABA (GABA receptors) nằm ở màng sau synap. BZD có vài trò làm tăng hiệu lực của sự gắt kết này, dẫn đến gián tiếp tăng hiệu quả của hoạt động ức chế.
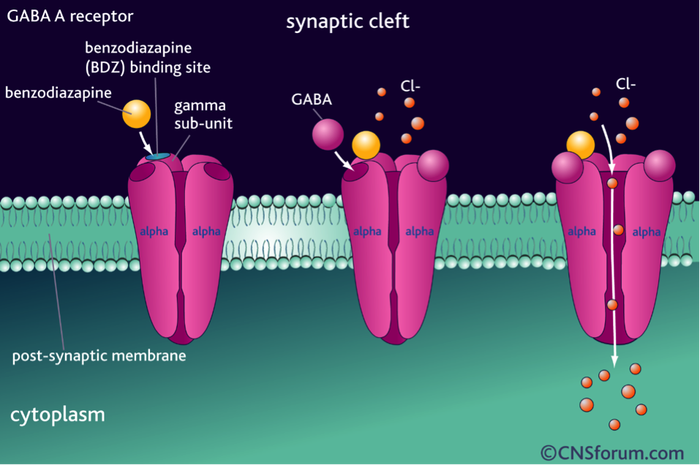
Benzodiazepine có hiệu quả trong điều trị những triệu chứng lo lắng thứ phát như rối loạn hoảng sợ (panic disorder), rối loạn lo âu lan tỏa (GAD), rối loạn lo âu xã hội (SAD), rối loạn lo âu sau sang chấn (PTSD), rối loạn ám ảnh cưỡng chế (OCD), và những sự lo lắng quá mức liên quan đến ám ảnh, ví dụ sợ bay. Benzodiazepine cũng có tác dụng trong điều trị lo âu trong trầm cảm và tâm thần phân liệt. Thuốc này nên được chỉ định chỉ khi chứng lo âu trầm trọng và không sử dụng để điều trị stress hàng ngày.
Buồn ngủ và nhầm lẫn là tác dụng phụ thường gặp nhất của BZD. Mất điều hòa xảy ra ở liều cao và sẽ ngăn cản các hoạt động đòi hỏi sự phối hợp hoạt động tốt, VD như lái xe máy. Sự suy giảm nhận thức (suy giảm những ký ức dài hạn và khả năng lưu giữ kiến thức mới) có thể xảy ra khi sử dụng BZD.
BZD có thể gây nên lệ thuộc thuốc (về cả thể xác lẫn tinh thần) nếu sử dụng liều cao trong thời gian dài. Nếu ngừng sử dụng thuốc đột ngột sẽ gây nên những triệu chứng cai thuốc bao gồm nhầm lẫn, lo lắng, bồn chồn, mất ngủ, căng thẳng và (hiếm) động kinh.
Vì thuốc có tiềm năng gây nghiện, chỉ nên sử dụng BZD trong thời gian ngắn. Những thuốc có tác dụng kéo dài (Vd Clonazepam, Lorazepam và Diazepam) thích hợp đối với những ca bệnh đòi hỏi điều trị dài hạn. Hiệu quả chống lo âu của Benzodiazepine ít bị dung nạp (nhờn thuốc) hơn so với hiệu quả an thần. [Chú thích: Dung nạp (là tình trạng giảm đáp ứng của thuốc) xảy ra khi sử dụng hơn 1 – 2 tuần. Dung nạp có liên quan đến sự giảm mật độ của các thụ thể GABA. Sự dung nạp chéo xảy ra giữa benzodiapine và ethanol]. Đối với rối loạn hoảng sợ, Alprazolam có tác dụng cho cả điều trị ngắn và dài hạn, mặc dù có thể gây nên phản ứng cai thuốc (withdrawal reaction) trên 30% bệnh nhân.
Busiprone
Busiprone có tác dụng hữu ích trong điều trị GAD mạn tính và có hiệu quả tương đương với BZD. Tuy nhiên hiệu quả của thuốc khởi phát chậm, vì thế nó không có tác dụng khi sử dụng trong điều trị ngắn hạn hoặc các tình huống cấp cho tình trạng lo âu cấp tính (acute anxiety).
Sử dụng Buspirone ít gặp tác dụng phụ hơn, nếu có thì thông thường là đau đầu, chóng mặt, lo lắng, buồn nôn… Tác động an thần, rối loạn vận động và nhận thức rất ít xảy ra và tình trạng phụ thuộc thuốc hầu như không có.
Antidepressants – Thuốc chống trầm cảm
Cho tới thời điểm này thì sự phân biệt giữa thuốc chống lo âu và thuốc chống trầm cảm đang ngày càng hẹp lại, đặc biệt là trong những case mắc chứng tâm lý thì việc xuất hiện cùng lúc của trầm cảm và lo âu rất phổ biến.
Thuốc trầm cảm đã cho thấy hiệu quả trong việc điều trị Rối loạn lo âu từ những năm 70s, khi thuốc chống trầm cảm ba vòng (TCAs) và thuốc ức chế Monoamine oxidase (IMAOs) đưa lại kết quả hữu ích trong điều trị chứng rối loạn hoảng sợ. Không lâu sau đó, Cloipramine, một thuốc chống trầm cảm ba vòng được đánh giá có hiệu quả trong điều trị Rối loạn ám ảnh cưỡng chế. Hiện tại, thuốc ức chế hấp thu chọn lọc Serotonin (SSRIs) được lựa chon là điều trị đầu tay những những guideline khuyến cáo cho tất cả 5 chứng rối loạn lo âu nguyên phát.
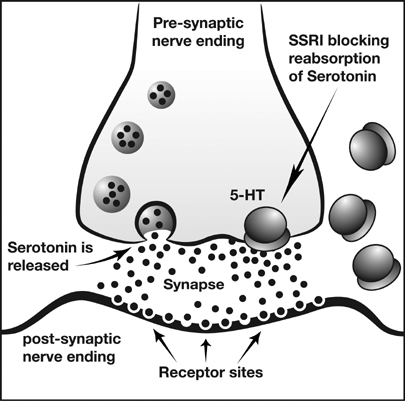
Khác với benzodiazepines cho tác động gần như ngay lập tức, hiệu quả của các thuốc chống trầm cảm phát triển với mức độ chậm và từ từ qua khoảng vài tuần. Vì vậy, trong quá trình điều trị đại đa số các chứng rối loạn lo âu, ở những tuần lễ đầu tiên, người ta thường chỉ định kết hợp benzodiazepine liều thấp cộng với một thuốc chống trầm cảm (nhất là phối hợp SSRIs/SNRIs + low dose of benzodiazepines). Sau khoảng 4-6 tuần lễ, khi thuốc chống cảm bắt đầu cho hiệu quả chống lo âu thì ngưng dần benzodiazepine. Tác dụng phụ đáng lo ngại khi sử dụng thuốc chống trầm cảm trong điều trị rối loạn lo âu đó là sự gia tăng mức độ/cường độ lo lắng trong giai đoạn đầu dùng thuốc (TCAs, SSRIs, SNRIs…), tuy nhiên đây là một tác dụng phụ dung nạp được. Vì vậy, khi sử dụng thuốc chống trầm cảm trongg điều trị, người ta sẽ dùng liều thấp hơn bình thường ở tuần đầu để giảm thiểu đi tác dụng phụ không tốt cho người bệnh.
Những thuốc trầm cảm không gây nên tình trạng lạm dụng/phụ thuộc thuốc, nhưng nếu ngừng thuốc đột ngột có thể gây ra hội chứng cai thuốc.
Lời khuyên khi sử dụng thuốc chống lo âu
1. Làm thế nào để đối mặt với các tác dụng phụ?
Mọi thuốc đều có mặt trái của nó, đó là những tác dụng phụ/nguy cơ đi kèm với lợi ích mang lại. Khi sử dụng thuốc điều trị chống lo âu, những tác dụng sau có thể xảy ra:
-
Chóng mặt, mất cân bằng cơ thể
-
Thay đổi chất lượng giấc ngủ (mất ngủ, ngủ gà gật)
-
Suy giảm trí nhớ
-
Suy giảm hoạt động tình dục
-
Lệ thuộc thuốc
-
Gia tăng mức độ, lo âu/buồn bã (giai đoạn đầu)
-
Thay đổi cân nặng (tăng/giảm cân)
-
Gặp vấn đề về tiêu hóa và vị giác (buồn nôn, đau bụng, khô miệng, chán ăn…)
Vậy nên khi gặp những tác dụng phụ này, bạn hãy hiểu và trực tiếp trao đổi với bác sĩ để có thể có những phương pháp điều chỉnh mức liều để giải quyết và giảm đến mức tối thiểu những điều bạn đang phải chịu đựng. Tuyệt đối không nên dừng thuốc hoặc tự ý điều chỉnh mức liều, điều này hết sức nguy hiểm vì có thể gây nên những phản ứng tiêu cực cho tình trạng bệnh lý của bạn.
Bên cạnh đó, hãy đọc cẩn thận tờ hướng dẫn sử dụng thuốc, và nếu như bạn cảm thấy có điều gì không hợp lý hoặc khó hiểu, hãy trao đổi trực tiếp với bác sĩ điều trị của bạn bởi ở những bệnh tâm lý như rối loạn lo âu hay trầm cảm, việc được giải thích rõ ràng về mặt khoa học và tâm lý là điều vô cùng cần thiết để củng cố niềm tin trong quá trình điều trị.

2. Lưu ý những gì khi uống thuốc?
-
Làm theo những gì bác sĩ điều trị chỉ dẫn;
-
Kiểm tra lại nhãn, mức liều một cách cẩn thận để tránh sử dụng sai. Sẽ dễ dàng hơn nếu bạn viết những ghi chú nhỏ và dán/ ghim lại hộp/ vỉ thuốc (VD: 1 viên/lần x 2 lần (sáng – chiều));
-
Uống thuốc vào cùng một thời điểm trong ngày (VD: 6h sáng);
-
Nếu bạn quên uống thuốc, đừng bao giờ uống gấp đôi liều chỉ định khi nhớ lại;
-
Nói không với chất kích thích và đồ uống có cồn;
3. Tại sao tôi cảm giác thuốc không có tác dụng gì? Sẽ cần uống thuốc trong bao lâu?
Be patient. Good things take time.
Đó là câu mà tôi rất muốn nói với tất cả những người mắc rối loạn lo âu và trầm cảm ở giai đoạn đầu dùng thuốc. Trong quá trình điều trị, có những cá nhân có thể có đáp ứng rất nhanh, tuy nhiên có những người lại mất đến hàng tuần, hàng tháng để nhận ra sự thay đổi tích cực mà thuốc đem lại. Nên thông thường, để đánh giá rằng thuốc và mức liều đó không có tác dụng, người ta cần một khoảng thời gian là 8 tuần. Hơn thế nữa, ở những tuần đầu tiên khi sử dụng thuốc, thậm chí còn có sự tăng lên về triệu chứng (lo âu, buồn bã, tăng ý muốn tự sát…) cộng thêm sự phiền phức mà các tác dụng không mong muốn đưa lại, những điều này sẽ làm các bạn có nghĩ ý nghĩ “thuốc không giúp ích gì được”.
Vì thế, tôi chỉ muốn nhắn nhủ với các bạn, hãy kiên nhẫn và đừng từ bỏ. Một người thầy của tôi từng nói “Điều khó khăn nhất là đi từ bước zero lên số 1”. Thời gian đầu có thể thực sự khó khăn, nhưng khi qua vượt qua được nó, mọi thứ sẽ tốt hơn.
4. Người nhà của những bệnh nhân có thể làm gì?
-
Đừng bao giờ chỉ trích, đánh giá và không vừa ý khi bệnh nhân không muốn uống thuốc. Đó là điều cấm kỵ nhất. Thay vào đó, hãy nói chuyện với họ và tìm ra lý do vì sao họ không muốn dùng thuốc? Có thể là tác dụng phụ, có thể họ không tin tưởng vào hiệu quả của thuốc… hãy cố gắng tìm ra nguyên do. Đối với những người mắc rối loạn lo âu, hay trầm cảm sự hỗ trợ từ gia đình và sự giải thích đầy đủ việc cần thiết dùng thuốc đóng vai trò quan trọng trong điều trị. Đừng bao giờ coi nhẹ những điều đó;
-
Hãy quan sát, gần gũi và tâm sự với người bệnh để theo dõi những thay đổi dù là nhỏ nhất từ họ (tích cực hơn, tiêu cực hơn). Những điều này sẽ giúp ích trong việc tìm ra phương pháp trị liệu hợp lý nhất;
-
Giúp đỡ người bệnh trong việc sử dụng thuốc (nhắc nhở, kiểm tra liều dùng…).
Theo beautifulmindvn.com
----------------------------
Hợp Tác Cùng YBOX.VN Truyền Thông Miễn Phí - Trả Phí Theo Yêu Cầu tại http://bit.ly/YBOX-Partnership
492 lượt xem
